糖尿病
【糖尿病とは】
食事で摂取した炭水化物は分解されてブドウ糖となり、エネルギー源として血液中を流れ、インスリンの働きによって筋肉などの細胞に取り込まれます。血液中のブドウ糖の濃度を「血糖値」と呼びます。糖尿病になるとインスリンが十分に働かず、血糖をうまく細胞に取り込めなくなるため、血液中に糖があふれ、血糖値が上昇します。これには、2つの原因があります。
1、インスリン分泌低下
膵臓から十分なインスリンが分泌されないため、糖が細胞の中に入れず、血糖値が上昇します。
2、インスリン抵抗性
インスリンは十分に分泌されていますが、その効果を発揮できない状態です。運動不足や過食により肥満なると、インスリンが働きにくくなり、血糖値が上昇します。
<症状>
糖尿病では、かなり血糖値が高くなければ症状が現れません。
高血糖における症状は、以下の通りです。
- 喉が渇く、水をよく飲む
- 尿の回数が増える
- 体重が減る
- 疲れやすくなる
糖尿病を治療せずに高血糖の状態が長期間に及ぶと様々な合併症を生じます。高血糖により、血管が傷つくことで心臓病や脳梗塞、足の切断、失明、腎不全、神経障害といった、糖尿病の慢性合併症がおきてしまいます。
1、糖尿病性網膜症
糖尿病を治療しないと長期間継続する高血糖に加え、脂質異常症や高血圧などの血管を障害する病気により全身の血管が障害を受けます。眼球の中の薄い膜である網膜は物を見るために重要な役割をしています。網膜には血管が張り巡らされていて、糖尿病により血管が痛むと出血や浮腫などを起こします。さらに進行すると痛んだ血管に代わり新しく血管が作られますが、この新生血管は脆弱で異常な血管のため大きな出血を起こしたり(硝子体出血)、新生血管の周囲にできる増殖膜に網膜が引っ張られて網膜剥離を引き起こして視力障害に陥ります。糖尿病網膜症は日本の中途失明の原因として第2位と大きな割合を占めています。2型糖尿病患者さんでは糖尿病と診断された時点で糖尿病網膜症を発症していることもあり、眼科への受診は必須となります。糖尿病の治療を行うことで糖尿病性網膜症の発症や進行を予防します。
2.糖尿病性神経障害
長期間継続する高血糖により全身の神経に障害が起こる合併症です。神経の中で末梢神経と呼ばれる神経が障害され、運動神経と感覚神経、自律神経のすべての末梢神経が障害されます。高血糖による神経周囲の血管が痛むため神経に虚血症状が生じること(血管障害)と、高血糖による末梢神経の代謝障害のため神経の働きがわるくなることの2つが原因と考えられています。
自律神経の障害により心臓や消化管などの内臓の働きの調整が不具合を起こし、立ちくらみや排尿障害、下痢、便秘、勃起障害などが起こります。
感覚神経と運動神経の障害により手足のしびれや冷え、こむらがえりなどが起こります。全身の神経の中でも特に足に起こりやすいです。
3.糖尿病性腎症
糖尿病性腎症は、糖尿病によって引き起こされる合併症の一つです。
高血糖が10~15年以上の長期に渡り継続し、腎臓の微細な血管に影響を及ぼすことで腎機能が徐々に低下します。腎臓は体内の不要な物質を濾過し、尿として排出する役割を担っていますが、糖尿病性腎症によってこの機能が低下し、最終的には慢性腎臓病や腎不全に進行するリスクが高まります。糖尿病性腎症は、日本における透析導入原因のトップであり、約4割を占めます。
<糖尿病の種類>
1、1型糖尿病
1型糖尿病では、膵臓からインスリンがほとんど出なくなる(インスリン分泌低下)ことにより血糖値が高くなります。生きていくために、注射でインスリンを補う治療が必須となります。この状態を、インスリン依存状態といいます。
2、2型糖尿病
2型糖尿病のある方では、インスリンが出にくくなったり(インスリン分泌低下)、インスリンが効きにくくなったり(インスリン抵抗性)することによって血糖値が高くなります。2型糖尿病となる原因は、遺伝的な影響に加えて、食べ過ぎ、運動不足、肥満などの環境的な影響があるといわれています。
すべての2型糖尿病のある方に生活習慣の問題があるわけではありませんが、血糖値を望ましい範囲に調整するためには、食事や運動習慣の見直しがとても重要です。飲み薬や注射なども必要に応じて利用します。
<検査・診断>
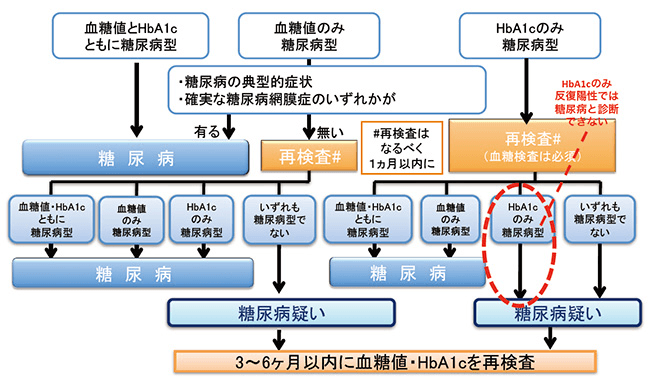
次のうち、どれか1つでも満たした方は、糖尿病の疑い(糖尿病型)です。
ⅰ)血糖値の異常
空腹時血糖値(10時間以上絶食後、または、早朝空腹時の血糖値)126mg/dL以上
任意の時間の血糖値200mg/dl以上
ⅱ)HbA1c 6.5%以上
「糖尿病型」が同日、または別の日に2つ確認されると糖尿病の診断となります。(図1)
<治療>
糖尿病の治療の目的は、糖尿病があっても、糖尿病がない人と同じ健康寿命を保つことです。そのためには血糖値をマネジメントして、糖尿病による合併症を起こさないこと、また、合併症のある方は今より悪化させないことが重要です。
血糖値をマネジメントするには、食事と運動が基本です。効果が不十分であれば、薬による治療を行います。
特に、2型糖尿病では、まずは食事と運動を行い、血糖値を見ながら必要に応じて、飲み薬を使うことが多いです。薬の種類は、その方の体格(肥満があるかどうか)やインスリンを作る力がどのくらい残っているかなど、一人一人の糖尿病の状態によって決められます。2型糖尿病であっても、自分で出すインスリンの量が不十分な時や飲み薬で十分な血糖コントロールが得られない時はからだの外からインスリンを補う注射が必要となることもあります。また、多くの1型糖尿病の方は、自分のからだでインスリンを作れなくなるため、インスリン注射による薬物療法が必須です。必要なインスリン治療を継続すれば、1型糖尿病の方は、食事や運動などを厳しく制限することはありません。
糖尿病の合併症をおこさない、または悪くさせないためには、HbA1cを7%未満にしておくのがいいと言われています。
- 食事療法
食事療法は糖尿病治療の基本です。しかし、適正なエネルギー量で、バランスの良い、規則正しい食事は、糖尿病の方に限らず、すべての方に重要です。
ⅰ)食事療法のこつ
- ゆっくり、よくかんで食べる。
- 朝食、昼食、夕食を規則正しく食べる。
- バランスよく食べる。
- 食事は腹八分目でストップしておく。
- 夜遅く、寝る前には食べない。
- アルコールは一日20gまでとする。
- 間食は決めた量(80キロカロリー程度)を日中に摂取する。(夕食後は避ける)
ⅱ)必要エネルギー量
必要エネルギー量は目標体重と身体活動度をもとに算出されます。
1日の適切なエネルギー量(kcal)=目標体重(kg)(注1)×エネルギー係数(注2)
- 目標体重の算定式:身長(m)×身長(m)×22
- エネルギー係数
軽い労作(大部分が座位の静的活動)
25~30 (kcal/kg)
普通の労作(通勤・家事、軽い運動を含む)
30~35 (kcal/kg)
重い労作(力仕事、活発な運動習慣)
35~ (kcal/kg)
例:身長165センチメートルでデスクワークが多い人の場合
目標体重:1.65(m)×1.65(m)×22≒60(kg)
エネルギー係数:軽い労作となるため、エネルギー係数は、25~30 (kcal/kg)
1日の食事で摂取した方がよい適切なエネルギー量:
60×25~30=1500~1800kcal
ⅲ)栄養素のバランス
バランスのとれた食事とは、必要なエネルギー量の範囲内で、炭水化物、タンパク質、脂質、ビタミン、ミネラルなどいろいろな栄養素を摂取することです。
主食(ごはん、パン、めん類など)、たんぱく質を含むおかず(魚類、大豆製品、卵、
肉類など)、野菜、きのこ、海藻、乳製品(牛乳、ヨーグルトなど)、果物など1日の中
でいろいろな食品を組み合わせて摂取することでバランスのよい食事に近づきます。
これらの工夫で食事療法は効果的となります。糖尿病のため、食べてはいけないものは
ありません。継続して取り組むことが重要です。
- 運動療法
運動には有酸素運動とレジスタンス運動があります。有酸素運動は歩行やジョギング、水泳などの全身運動であり、心肺機能を高める効果があります。継続して行うことによりインスリン抵抗性が改善します。レジスタンス運動は腹筋やダンベル、スクワットなどの負荷に対して動作を行う運動で、筋肉量を増やし、筋力を増強する効果があります。有酸素運動とレジスタンス運動はどちらも血糖値の改善に有効であり、併用するとさらに効果が高まります。運動することによって食欲が増し、たくさん食べてしまうと糖尿病の状態を悪化させることになりかねません。また、食事療法をきちんと行わなければ運動療法の効果は不十分となります。運動療法は食事療法を補助し、2つを合わせることで治療効果が高まります。
3、薬物療法
血糖値を下げる薬は、使い方で分けると飲み薬と注射薬の2種類ですが、その働きから
は、大きく4つに分けることができます。
ⅰ)インスリンを補充する薬(注射薬)
インスリンを補充するには、インスリン製剤という注射薬を使います。
ⅱ)インスリンを出しやすくする薬(飲み薬・注射薬)
インスリンが十分に出ない方(インスリン分泌不足の方)は、インスリンを出しやすくする飲み薬や注射薬を使います。ただし、1型糖尿病の方や2型糖尿病の方でもインスリンがほとんど出ない場合や血糖値がとても高いときは、インスリンを出しやすくする薬ではなく、インスリン製剤を使用します。
インスリンを出しやすくする薬には、飲み薬のスルホニルウレア薬、速効型インスリン分泌促進薬、DPP-4阻害薬、また、飲み薬と注射薬の2製剤があるGLP-1受容体作動薬があります。
ⅲ)インスリンを効きやすくする薬(飲み薬)
インスリンが効きづらい方(インスリン抵抗性が強い方)には、インスリンを効きやすく
する薬を使います。このタイプには飲み薬のビグアナイド薬とチアゾジリン薬がありま
す。
ⅳ)糖の吸収や排泄(はいせつ)を調整する薬(飲み薬)
糖そのものの吸収をゆっくりとする、またはからだの中の糖を積極的に外に出す薬剤があります。このタイプには、飲み薬のα—グルコシターゼ阻害薬とSGLT2阻害薬があります。
糖尿病は、日常生活の中で付き合う病気です。がんばりすぎず、あきらめず、治療を継続することが重要です。特に食事療法、運動療法は、がんばりすぎると続かないことがあるため、できることから少しずつ継続していきましょう。定期的に血糖値を測定して、記録しておくことも治療継続の原動力になります。
協力して治療方針を決定する主治医、治療をうまく生活に取り入れる工夫を一緒に考える看護師や薬剤師などは患者さんの味方ですので、周囲のサポートを得ながら是非治療を継続しましょう。




