脳卒中
【脳卒中とは】
脳卒中とは、脳血管の障害により引き起こされる病気の総称です。
脳卒中には、血管が詰まっておこる脳梗塞・一過性脳虚血発作、血管が破れておこる脳内出血やくも膜下出血が含まれます。
これらの病気によって、半身麻痺、言葉の障害、意識の障害など様々な症状が出現します。
- 脳梗塞・一過性脳虚血発作
脳梗塞は脳卒中の60%を占めます。脳の血管が詰まり、脳細胞に数時間以上血液が送られないことで脳細胞が壊死してしまう病気です。一過性脳虚血発作は数時間以内に血流が再開することで脳細胞の壊死に至らず、一時的な症状で済むことを言います。
脳梗塞は、血管の詰まり方によって、「ラクナ梗塞」、「アテローム血栓性脳梗塞」、「心原性脳塞栓」と、「その他の脳梗塞」に分類され、それぞれ全体の1/4くらいの割合です。「ラクナ梗塞」「アテローム血栓性脳梗塞」は脳や頸部の動脈硬化が原因です。動脈硬化を引き起こす生活習慣病(高血圧、糖尿病、脂質異常症、肥満症、喫煙、大量飲酒、腎機能障害、メタボリックシンドロームなど)のコントロールや抗血小板薬を投与します。
「心原性脳塞栓」は不整脈など心臓の病気が原因となります。抗凝固薬を投与します。
「その他の脳梗塞」の中には、頸部や脳の動脈の壁が裂けてしまう脳動脈解離という病気が含まれます。これは比較的若い方に多い病気ですが、脳梗塞の他、クモ膜下出血の原因にもなることがあります。
- 脳内出血
脳の血管が破れる病気です。脳出血は脳梗塞よりも重篤であることが多く、後遺症に発展することが多いです。また、死亡率も脳梗塞より高いです。脳出血の主な原因は、高血圧です。高血圧以外にも喫煙や飲酒も脳出血の危険因子となります。その他には、脳動脈奇形、硬膜動静脈瘻、海綿状血管腫、もやもや病などという脳の血管の奇形や病気が脳出血の原因となることもあります。
治療は降圧療法(血圧を下げる治療)です。大きな脳出血や、意識障害を伴う脳出血では、脳外科手術として開頭血腫除去術、定位的脳内血腫除去術、脳室ドレナージ術、神経内視鏡手術等が考慮されることもあります。
- くも膜下出血
くも膜下出血の原因は、脳動脈瘤が破裂による事が多いです。脳の表面を覆うくも膜の下に出血し、ハンマーで殴られるほどと形容されるくらいの突発する激しい頭痛や意識障害などの症状が出現します。脳卒中の中でも重症化する事が多く、くも膜下出血を発症した患者さんのうち、約1/3の方が死亡し、約1/3の方にに後遺症が生じます。社会復帰可能な程に回復する方は残りの1/3程です。くも膜下出血は、加齢とともに発症率が増加しますが、脳出血と比べると若年でも発症するのが特徴です。また日本人は諸外国と比べ、発症率が高いことも知られています。高血圧や喫煙は動脈瘤を破裂させる危険因子ですが、その他の脳卒中と比較するとくも膜下出血では生活習慣による影響が少ないです。逆に考えると生活習慣病などがない若く健康な人でもくも膜下出血が起こることがあります。脳動脈瘤には遺伝性がありますので、ご家族にくも膜下出血なった方がいる場合には、ご自身のMRI検査などを検討すると良いと思われます。
一度破裂した脳動脈瘤は、かさぶたのような状態でかろうじて穴がふさがっていますが、いつ再破裂するかわからない危険な状態です。そのため、くも膜下出血の治療は再出血の予防を目的とした治療を行います。開頭しておこなうクリッピング術や、開頭せずに行うコイル塞栓術を動脈瘤の場所や形などを考慮して選択します。
<脳卒中の症状>
脳は部位に応じて、言葉や運動機能、感覚機能など様々なはたらきを持っています。そのため、脳卒中では脳の障害される部位によって、様々な症状が現れます。
1. 片方の手足・顔半分の運動麻痺(基本的に額は含まない)
重度の場合は全く動かせなくなりますが、軽症の場合は力が入りにくい、お箸がうまく使えない、字が汚くなるなどの症状を認めることもあります。
2. 半身のしびれ
こちらも脳梗塞や脳出血の代表的な症状の1つです。軽症の脳梗塞や脳出血ではしびれといった症状で発症することもありますが、重度になると痛みや温度、触覚などの全感覚が障害を受けます。手足のみ、または顔のみの場合もあります。
3. 失語 構音障害
言葉がでない、他人の言うことが理解できない。呂律が回らないなどです。
4. 力はあるのに、立てない、歩けない、フラフラする(体のバランスが取れない)
小脳と呼ばれる部位に脳梗塞や脳出血が起こると認められやすい症状です。めまいが出現し、酷い場合には嘔吐を繰り返します。またお酒を飲んで酩酊した方のようにまっすぐ歩けなくなるなどの症状が出ます。
5. 片方の目が見えない、物が二つに見える、視野の半分が欠ける
視覚に関連する場所の障害で視野欠損や複視などの症状が出現します。
6. 経験したことのない激しい頭痛がする
脳出血やくも膜下出血でよく認められる代表的な症状の1つです。頭痛は脳卒中以外でも認められますが、特に50歳以降になって発症した頭痛では要注意です。典型的には急に現れる激しい頭痛ですが、それほど強い頭痛ではないこともあります。
脳卒中は疑うこと、早期に医療機関を受診することが重要です。
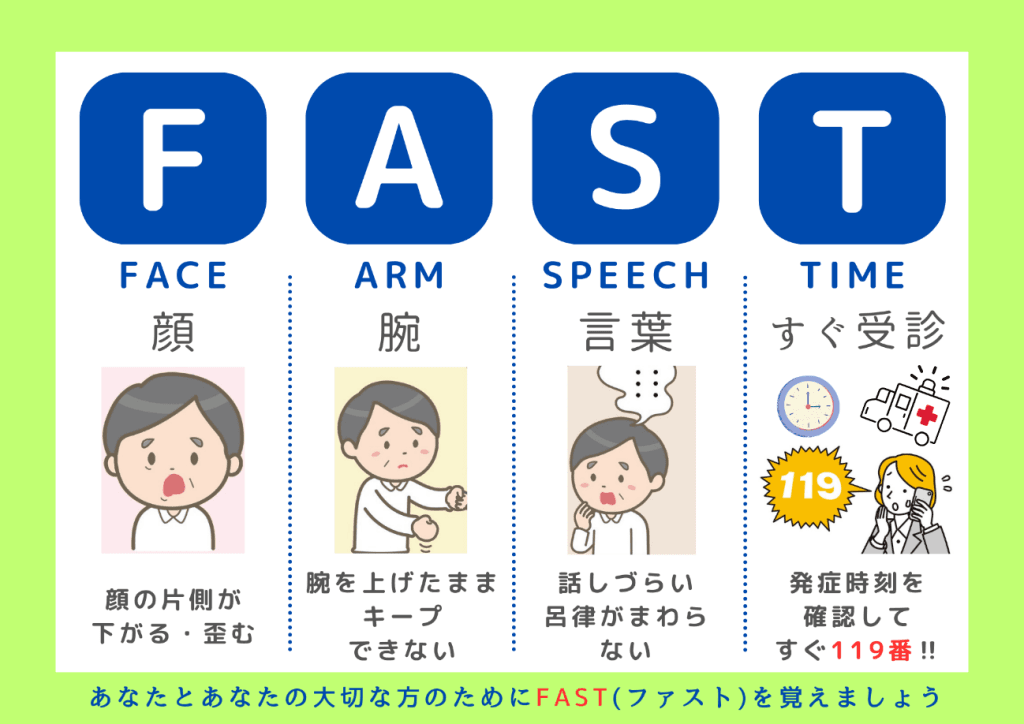
米国脳卒中協会では、脳卒中を疑う人に対して3つのテストをするように勧めており、その頭文字を取ってFASTと読んでいます(下図1参照)。FASTの3項目のうち1つでも該当する場合、脳卒中の可能性が高いと考えます。FASTの脳卒中診断的中率は80%近いとも言われています。おかしいと思った場合は、FASTをやりましょう。
<脳卒中の診断>
脳卒中の多くは突然に発症します。麻痺やしびれ、言語障害などが、突然生じた場合には診察での判断に加えて以下の画像検査を適切に行い、診断を確定します。
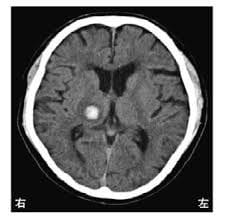
- 頭部CT:X線を用いて脳の画像を作成し、主に急性期脳出血の有無(右図の白い病変が脳出血)を確認します。急性期の脳梗塞では変化を捉えることがしばしば困難なこともあります。撮影時間は、約5分です。
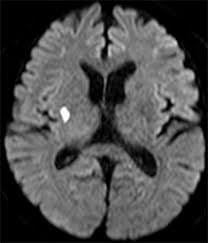
2.頭部MRI:磁力を使って脳の画像を作成します。(X線の被ばくはありません。)
MRIは急性期の脳梗塞(下図の白い小さな病変)を判定でき、急性期の脳出血も判定可能です。撮影時間は撮影内容によって異なりますが、約20分です。
3.頸動脈エコー:超音波を照射して頸動脈の状態を調べます。頸動脈の狭窄の有無などを評価します。
<脳卒中の予防>
脳卒中は、神経細胞という再生が難しい細胞に障害が起こるために、後遺障害が残りやすい病気です。そのため病気になる前にしっかりと予防することが最も重要となります。脳卒中にかかりやすい要因を危険因子と呼びます。卒中の危険因子をしっかりと治療・管理することで脳卒中は予防できることがわかっています。
コントロールできる主要な危険因子は以下の通りです。
①高血圧
高血圧は血圧が140/90mmHg以上のことです。最大の危険因子といわれ、血圧が高いほど、直線的に脳卒中の発症率は高まります。高血圧は脳の血管の大きな負担となり、動脈が破れたり、閉塞したりしやすくなります。血圧を下げることは、最も効果的な脳卒中の予防法です。過去の研究から、降圧療法で脳卒中の発症率を30~40%減少することが明らかになっています。一般的には、130/80mmHg未満を目標とします。さらに、血圧が変動することも、悪影響であるため、血圧の安定が望まれます。塩分を多く摂るほど高くなりますので、食事の塩分を少なくすることが重要です。
②糖尿病
脳梗塞の発症予防には、糖尿病の血糖管理だけでなく、高血圧や脂質異常症、肥満などの管理と併せて、包括的にコントロールすることが重要です。
③脂質異常症
血液中の脂質が脳梗塞の危険因子であることが過去の研究から報告され、動脈硬化との関連が強いアテローム血栓性脳梗塞の発症の危険因子であることがわかっています。スタチン(HMG−CoA還元酵素阻害薬)で治療した場合、脳卒中の発症が23%低下する報告があります。コレステロール値を適宜計測し、食事も含めて管理することが重要です。
④不整脈(心房細動)
心房細動は加齢により増加します。心臓の心房に生じた血栓が脳血管に飛び、脳梗塞につながります。心房細動のある患者の平均5%が毎年、脳梗塞を発症し、心房細動のない集団に比べて、脳梗塞発症リスクを2~7倍に高めます。年齢や併存する病気などをもとに抗凝固薬を内服するか検討します。
⑤喫煙
ニコチンが血圧を上昇させ、動脈硬化を促進すると言われています。脳梗塞やくも膜下出血の危険因子です。喫煙本数が増えると、脳卒中発症率が上昇する用量依存性を認めます。禁煙が強く勧められます。5~10年間の禁煙で脳卒中のリスクは低下します。受動喫煙も危険因子になるため、受動喫煙の回避が勧められます。
⑥飲酒
飲酒量が増加するほどに出血性脳卒中(脳出血とくも膜下出血)の発症率は上昇します。。一方で少量から中等量の飲酒量では脳梗塞の発症率が下がります。ただ飲酒量がさらに増えると脳梗塞の発症率も上昇することが示されています。
男性ではエタノール20g以下、女性では10g以下とすることが推奨されています。
ビール500ml、日本酒1合のエタノールは20gです。




